Program jest. Pacjentów prawie nie ma. Leczenie migreny przewlekłej w Polsce między skutecznością a ograniczeniami systemu
Opublikowane 27 marca 2026
Program lekowy leczenia migreny przewlekłej w Polsce działa od 2022 roku i w sensie formalnym oznacza ważny przełom: po latach starań pacjenci z najcięższą postacią choroby uzyskali dostęp do nowoczesnych terapii refundowanych ze środków publicznych. Z perspektywy klinicznej nie ma dziś większych wątpliwości, że leczenie dostępne w programie może realnie zmieniać życie chorych. Problem polega na tym, że między istnieniem programu a rzeczywistym dostępem do terapii rozciąga się cała strefa ograniczeń: administracyjnych, organizacyjnych, finansowych i systemowych. W efekcie rozwiązanie, które miało przynieść ulgę dużej grupie pacjentów, obejmuje dziś zaledwie margines potrzeb.
- W Polsce ponad 3,5 mln osób choruje na migrenę, z czego 1-2% na migrenę przewlekłą
- To jedna z najczęstszych chorób neurologicznych, ale w programie leczona jest jak schorzenie rzadkie
- Program lekowy działa od 2022 roku, ale objął dotąd tylko niewielki odsetek potrzebujących
- Nieobecność w pracy osoby z migreną przewlekłą może sięgać nawet 40 dni rocznie
- Migrena jest na drugim miejscu pod względem chorób powodujących znaczną niesprawność w pracy
- W ciągu 3 miesięcy pacjenci z migreną tracą średnio 3,2 dnia pracy, 4,6 dnia pracy w domu i 2,1 dnia życia społecznego
Migrena to nie „zwykły ból głowy”, lecz ciężka choroba przewlekła
To szczególnie uderzające, jeśli zestawić skalę programu ze skalą samej choroby. Jak podkreśla dr hab. n. med. Marta Waliszewska-Prosół z Kliniki Neurologii Uniwersyteckiego Centrum Neurologii i Neurochirurgii Uniwersytetu Medycznego we Wrocławiu, „mamy już dane polskie, które pokazują, że migrena obciąża pacjentów w Polsce w stopniu wyjątkowo dużym – jesteśmy jedną z najbardziej obciążonych populacji na świecie. Z najnowszego badania epidemiologicznego wynika, że rozpowszechnienie migreny w Polsce wynosi około 17,4%, co oznacza, że choruje około 6,5 miliona osób, a na migrenę przewlekłą około 750 tysięcy”. Sama liczba pokazuje, że nie mówimy o problemie niszowym ani o grupie pacjentów, którą można obsłużyć przy pomocy wąsko zaprojektowanego mechanizmu.
„Migrena jest chorobą przewlekłą i powinna być tak traktowana. To nie jest przypadłość, dolegliwość ani ‘zwykły ból głowy’. To choroba taka sama jak choroba Parkinsona, stwardnienie rozsiane czy padaczka – z określonym obrazem klinicznym, powikłaniami i przebiegiem. Jednym z jej powikłań jest rozwój migreny przewlekłej” – mówi dr hab. Waliszewska-Prosół.
To rozróżnienie ma znaczenie fundamentalne, bo właśnie z niedoszacowania choroby wyrasta wiele późniejszych problemów: zbyt późne rozpoznanie, samodzielne leczenie lekami dostępnymi bez recepty, wieloletnie funkcjonowanie bez właściwej profilaktyki, a wreszcie trafianie do programu dopiero wtedy, gdy choroba jest już mocno zaawansowana. Prof. dr hab. n. med. Izabela Domitrz, kierownik Kliniki Neurologii WUM, zwraca uwagę, że „dzienniczek bólu głowy jest dla nas bardzo dobrym narzędziem diagnostycznym – pozwala odróżnić migrenę przewlekłą od innych przyczyn bólu, takich jak nadużywanie leków. Specjalista nie ma problemu z rozpoznaniem migreny przewlekłej na tej podstawie, ale problem polega na tym, że pacjent na początku najczęściej nie ma takiego rozpoznania”. Jak dodaje, migrena najczęściej zaczyna się jako epizodyczna i dopiero z czasem przechodzi w przewlekłą, dlatego kluczowe staje się możliwie wczesne wychwycenie tego procesu i wdrożenie leczenia zanim dojdzie do dalszej progresji. Tymczasem, jak zaznacza ekspertka, „mniej niż 40% pacjentów ma postawione rozpoznanie przez lekarza, a część pacjentów w ogóle nie jest zdiagnozowana”.
To właśnie w tym miejscu zaczyna się paradoks całego systemu. Z jednej strony wiadomo, że migrena przewlekła może prowadzić do bardzo głębokiego upośledzenia codziennego funkcjonowania. Z drugiej – pacjenci przez długi czas pozostają poza skuteczną terapią.
„Migrena jest chorobą, która właściwie uniemożliwia życie człowieka, jeżeli występuje często i występuje w pełnym spektrum” – podkreśla dr n. med. Magdalena Boczarska-Jedynak, przewodnicząca Sekcji Bólu Głowy Polskiego Towarzystwa Neurologicznego. Jak zaznacza, ból głowy jest tylko jednym z elementów tej choroby. Już na kilka dni przed napadem pojawiają się objawy prodromalne – senność, zaburzenia koncentracji, nieustające ziewanie – które sprawiają, że pacjent „właściwie nie funkcjonuje, mimo że nie ma jeszcze żadnego bólu”.
Sam napad ma często skrajnie nasilony charakter: „to jest kłujący, pulsujący ból, określany przez pacjentów na 15 w skali do 10. Bardzo często mówią, że chcieliby, żeby ktoś im wtedy po prostu odrąbał głowę”. Towarzyszą mu nudności, wymioty oraz silna nadwrażliwość na światło, dźwięki i dotyk, co sprawia, że „właściwie niemożliwe jest jakiekolwiek funkcjonowanie”.
Co więcej, konsekwencje napadu nie kończą się wraz z ustąpieniem bólu – pacjent przez kolejne dni pozostaje wyczerpany, z zaburzeniami koncentracji i snu. „Jeżeli ktoś ma pełne spektrum napadu migreny raz w tygodniu, to właściwie nie ma dnia, żeby funkcjonował prawidłowo” – zaznacza.
Program jest, ale obejmuje zaledwie ułamek potrzebujących
W takim kontekście program lekowy B.133 miał być odpowiedzią skierowaną do pacjentów najciężej chorych. I rzeczywiście, jego powstanie było efektem wieloletnich starań środowiska klinicznego i pacjenckiego. Jak podkreślała dr Boczarska-Jedynak, program był kompromisem, który miał przynajmniej częściowo odblokować dostęp do leczenia dla tych chorych, którzy mają ponad 15 dni z bólem głowy w miesiącu i wcześniej wyczerpali możliwości starszej farmakoterapii doustnej. Tyle że kompromis, który miał być punktem wyjścia, w praktyce okazał się konstrukcją trudną do skalowania i zbyt sztywną wobec rzeczywistego obrazu klinicznego.
Najbardziej wymownym wskaźnikiem tej niewydolności jest liczba pacjentów objętych terapią. „Łącznie wszystkich pacjentów, którzy weszli do programu B.133 do połowy grudnia 2025 roku, było 3574. To stanowi 1% wszystkich pacjentów z migreną przewlekłą” – mówi dr Boczarska-Jedynak. I dodaje: „Zdawaliśmy sobie sprawę, że nie wszyscy pacjenci trafią do programu i nie wszyscy spełnią kryteria włączenia, ale 1% to jest liczba, której nie wyobrażaliśmy sobie, walcząc o ten program”.
To rozminięcie między potencjałem programu a jego rzeczywistym zasięgiem widać także w oczekiwaniach, jakie towarzyszyły jego uruchomieniu. Prof. Izabela Domitrz mówi wprost: „My, rozpoczynając program, liczyliśmy na to, że w pierwszym roku jego trwania będzie 4 tysiące pacjentów. Tymczasem w pierwszym roku było ich 700. W drugim roku, czyli de facto po kilku latach funkcjonowania programu, mamy tyle, ile zakładaliśmy, że będzie w pierwszym roku”. Według ekspertki nawet przy bardzo ostrożnych założeniach grupa pacjentów, którzy powinni być objęci leczeniem, była szacowana na około 40 tysięcy. „Gdybyśmy mieli 40 tysięcy pacjentów w programie, uznalibyśmy, że to jest liczba realna i adekwatna” – zaznacza.
Sztywne zasady leczenia nie nadążają za wiedzą medyczną
Wynika z tego jasno, że problem nie leży w braku pacjentów, ale w samym modelu dostępu do leczenia. Program został zbudowany liniowo: pacjent musi najpierw udokumentować nieskuteczność co najmniej dwóch terapii doustnych, potem może wejść do pierwszej linii leczenia toksyną botulinową, a dopiero przy jej nieskuteczności może uzyskać dostęp do przeciwciał monoklonalnych. Taki układ coraz wyraźniej rozmija się zarówno z praktyką kliniczną, jak i z aktualnymi rekomendacjami. Dr Boczarska-Jedynak zwraca uwagę, że „światowe rekomendacje już się zmieniły i mówią jasno, że zarówno toksyna botulinowa, jak i przeciwciała monoklonalne są terapiami pierwszego rzutu. Decyzja powinna być decyzją kliniczną, opartą na obrazie pacjenta, a nie na sztywnej gradacji”.
Protokół programu B.133 - liniowość terapii
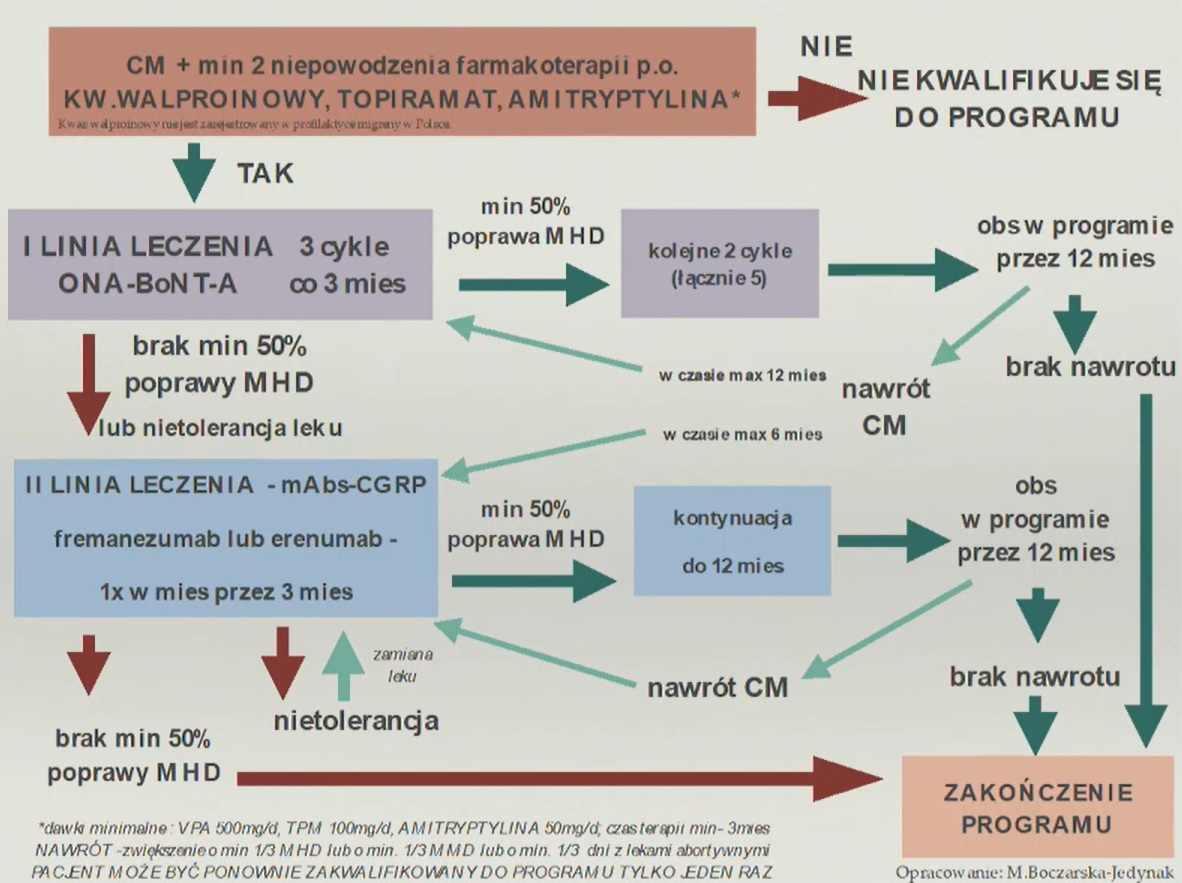
Źródło: Prezentacja w trakcie posiedzenia Parlamentarnego Zespołu ds. Leczenia Chorób Neurologicznych oraz Parlamentarnego Zespołu ds. Neuroróżnorodności „Migrena przewlekła – wyzwania w zakresie leczenia i opieki nad pacjentem”, 25 marca 2025 r. Opracowanie: Dr Magdalena Boczarska-Jedynak.
W praktyce liniowość oznacza nie tylko formalny schemat, ale także kolejne miesiące zwłoki. A zwłoka w migrenie przewlekłej ma swoją cenę. Dr hab. Marta Waliszewska-Prosół ostrzega, że „włączając pacjentów do leczenia zbyt późno, sami generujemy koszty, które będą się tylko powiększać. U tych najciężej chorych dochodzi do zmian strukturalnych w mózgu, co powoduje, że nawet skuteczne terapie działają słabiej”. Zwraca też uwagę na zjawisko nadużywania leków przeciwbólowych, które staje się jednym z najpoważniejszych powikłań źle leczonej migreny. „Granica 15 dni z bólem głowy w miesiącu jest w dużej mierze teoretyczna. Większość pacjentów, którzy trafiają do programu, to pacjenci, których nazywamy ‘30 na 30’, czyli mają codzienny ból głowy. Bardzo często jest on dodatkowo uwikłany nadużywaniem leków przeciwbólowych. Zdarzają się pacjenci przyjmujący 700–800 tabletek przeciwbólowych miesięcznie, w tym preparaty zawierające opioidy. I trzeba jasno powiedzieć – głowa boli ich nadal”.
Migrena przewlekła nie jest wyłącznie problemem indywidualnego cierpienia, ale również problemem zdrowia publicznego. Jeszcze przed uruchomieniem programu lekowego dane wskazywały na ogromne koszty pośrednie związane z absencją i prezenteizmem, a także na znaczną niesprawność funkcjonalną pacjentów. Migrena należy do głównych przyczyn utraty sprawności do pracy, a chorzy tracą nie tylko dni zawodowe, ale również możliwość wykonywania obowiązków domowych i utrzymywania relacji społecznych. Prof. Domitrz podkreśla, że „migrena nie jest tylko bólem głowy – to choroba mózgu, która znacząco obniża jakość życia”. Jak dodaje, pacjenci często pozostają niewidzialni dla systemu, bo ich choroba bywa bagatelizowana, a oni sami nie zawsze mówią o niej wprost.
Właśnie dlatego niska liczba pacjentów objętych programem nie jest jedynie technicznym problemem refundacyjnym. Staje się wskaźnikiem systemowej niewydolności w obszarze rozpoznawania, kierowania i leczenia jednej z najczęstszych chorób neurologicznych. Prof. Bartosz Karaszewski, konsultant krajowy w dziedzinie neurologii, mówi wprost, że „program lekowy leczenia migreny przewlekłej wymaga zmian i w mojej ocenie jest drugim najważniejszym obszarem wymagającym fundamentalnych modyfikacji w neurologii – po programie leczenia miastenii”.
Za niską dostępnością leczenia stoją nie tylko zapisy programu, ale także bariery systemowe, które ograniczają jego realną wydolność.
System dławi dostęp: biurokracja, kadry, pieniądze
Do tych ograniczeń dochodzi jeszcze kolejna grupa barier: administracyjnych i organizacyjnych. Program wymaga rozbudowanej dokumentacji, szczegółowej kwalifikacji, regularnych kontroli i comiesięcznych rozliczeń. Lekarze prowadzący pacjentów podkreślają, że nawet jeśli sama konsultacja i podanie leku nie zajmują dużo czasu, to olbrzymie obciążenie generuje cała otoczka biurokratyczna. Ośrodki nie mają zwykle dedykowanych zespołów prowadzących wyłącznie takich pacjentów, a harmonogramy poradni są już przeciążone innymi obowiązkami. Przy regularnych wizytach kontrolnych, ograniczonej liczbie specjalistów i sztywnych terminach raportowania system szybko dochodzi do granic wydolności.
Osobnym problemem pozostaje finansowanie. Formalnie program jest świadczeniem gwarantowanym, ale w praktyce – jak opisują klinicyści – jego realizacja bywa ograniczana przez bieżące możliwości finansowe ośrodka i ostrożność dyrekcji szpitali. To ograniczenie dobrze widać w codziennej praktyce klinicznej, co opisuje dr hab. Marta Waliszewska-Prosół: „Program jest formalnie gwarantowany, ale w praktyce limitowany. Ośrodek może włączyć miesięcznie jednego czy dwóch pacjentów, bo tylko na tyle pozwalają środki. Szpital często nie chce kupić większej liczby leków, ponieważ nie ma pewności, czy NFZ zwróci koszty. W efekcie w kolejkach do programu czekają dziesiątki pacjentów. W moim ośrodku we Wrocławiu to jest około stu osób gotowych do włączenia do leczenia, ale bariery administracyjne, logistyczne i finansowe uniemożliwiają ich przyjęcie”.
W ten sposób powstaje jeden z najbardziej dotkliwych paradoksów programu: terapie są skuteczne, lekarze wiedzą, komu mogłyby pomóc, pacjenci spełniają kryteria, ale system nie jest w stanie zapewnić płynnego dostępu do leczenia. To już nie kwestia medycyny, lecz architektury świadczenia. A jeśli program ma obejmować zaledwie kilka tysięcy osób i już przy tej liczbie napotyka na przeciążenie, trudno uznać go za model gotowy do odpowiedzi na rzeczywistą epidemiologię choroby. „Jeśli dziś, przy 2,5 tysiąca pacjentów, system już osiągnął granice wydolności, to nie jesteśmy w stanie leczyć w programie lekowym dziesiątek tysięcy chorych. Nawet gdybyśmy pracowali 48 godzin na dobę, ośrodki tego nie udźwigną” – mówi dr hab. Waliszewska-Prosół. „W obecnym modelu z najczęstszej choroby neurologicznej zrobiliśmy chorobę rzadką” – zauważa ekspertka.
Leczenie skuteczne, ale zbyt krótkie. Co dalej z pacjentem?
Szczególnie trudny do obrony z klinicznego i ludzkiego punktu widzenia pozostaje jednak czasowy charakter leczenia. Migrena przewlekła jest chorobą przewlekłą, tymczasem program zakłada ograniczony czas terapii i bardzo restrykcyjne zasady powrotu do leczenia po nawrocie. Dr Boczarska-Jedynak przypomina, że pacjent, który dobrze odpowiada na przeciwciała monoklonalne, może otrzymywać je tylko przez 12 miesięcy, a następnie trafia do obserwacji. Jeśli dojdzie do nawrotu, może wrócić do programu tylko raz w życiu. Taki model coraz trudniej uzasadnić, skoro doświadczenie kliniczne pokazuje, że po odstawieniu skutecznej terapii liczba dni z bólem głowy często znów rośnie.
„Mamy dziś bardzo skuteczne leki, które potrafią przywrócić pacjentom normalne życie. W tej sytuacji ograniczanie leczenia do dwóch lat jest po prostu niehumanitarne. Wytyczne mówią jasno – pacjentów należy leczyć tak długo, jak jest to konieczne, ponieważ po odstawieniu skutecznej terapii liczba dni z bólem głowy ponownie rośnie” – podkreśla dr hab. Marta Waliszewska-Prosół.
To nie jest wyłącznie problem statystyk i kryteriów refundacyjnych. To również problem bezpieczeństwa psychicznego pacjentów, którzy po miesiącach czy latach odzyskanego funkcjonowania zaczynają żyć z lękiem przed utratą terapii. Jedna z pacjentek mówi, że „program lekowy jest dla nas, pacjentów, czymś przełomowym – od momentu przyjęcia pierwszej dawki poznajemy zupełnie nową jakość życia. Natomiast jego zakończenie wiąże się z ogromnym lękiem. Zastanawiamy się, czy damy radę wrócić do pracy, czy poradzimy sobie z codziennym funkcjonowaniem. My już znamy życie bez bólu i nie chcemy wracać do tego, co było wcześniej”. Dodaje, że dla wielu osób prywatne finansowanie skutecznej terapii po zakończeniu programu jest po prostu nierealne, bo miesięczny koszt leczenia pozostaje poza zasięgiem domowego budżetu. Zwraca też uwagę na błędne koło, w którym łatwiej uzyskać doraźny lek przeciwbólowy niż realną pomoc specjalistyczną.
Ten lęk nie jest irracjonalny. Dr hab. n. med. Maria Łukasik, prof. Uniwersytetu Medycznego w Poznaniu, prezes Polskiego Towarzystwa Bólów Głowy (PTBG), zwraca uwagę: „Migrena przewlekła bardzo często współwystępuje z zaburzeniami lękowymi i depresyjnymi. Dołożenie do tego stresu związanego z utratą leczenia, które realnie poprawiło jakość życia pacjenta, jest sytuacją, która nie powinna mieć miejsca”. Z kolei prof. Izabela Domitrz podkreśla, że środowisko kliniczne nie opiera się tu wyłącznie na deklaracjach pacjentów, ale widzi ten mechanizm w codziennej praktyce. „My nie tylko wierzymy w to, co mówią pacjenci – my to widzimy w praktyce. Dlatego walczymy o to, żeby leczenie w programie trwało tak długo, jak jest to pacjentowi potrzebne, a nie było ograniczone sztywnym czasem”.
Z tego wszystkiego wyłania się coraz bardziej spójny kierunek postulowanych zmian. Po pierwsze, środowisko oczekuje odejścia od sztywnej liniowości terapii i uznania toksyny botulinowej oraz przeciwciał monoklonalnych za równorzędne opcje pierwszej linii, wybierane na podstawie decyzji klinicznej. Po drugie, potrzebne jest wydłużenie leczenia i zniesienie arbitralnych ograniczeń czasowych, które nie odpowiadają naturze przewlekłej choroby. Po trzecie, konieczne jest umożliwienie ponownego włączenia pacjenta do programu, jeśli ponownie spełnia kryteria migreny przewlekłej. Po czwarte, trzeba uprościć administrację i ograniczyć obciążenia biurokratyczne po stronie ośrodków. Bez tego program nadal będzie działał daleko poniżej swojego potencjału.
Czy program lekowy to jeszcze właściwy model dla migreny przewlekłej?
Coraz częściej pojawia się jednak także pytanie bardziej zasadnicze: czy model programu lekowego w ogóle jest adekwatny do leczenia tak częstej choroby. Dr hab. Marta Waliszewska-Prosół podkreśla: „Musimy sobie jasno odpowiedzieć na pytanie, czy migrena powinna być leczona w ramach programu lekowego. Leki, które stosujemy, są dostępne na rynku, mogą być przepisywane przez neurologów. Przy 6,5 miliona pacjentów i setkach tysięcy chorych na migrenę przewlekłą nie jesteśmy w stanie skutecznie leczyć tej choroby w tak restrykcyjnym modelu”. W podobnym kierunku wypowiada się prof. Maria Łukasik, wskazując, że docelowo należałoby rozważyć wyjście leczenia migreny poza program lekowy i przeniesienie go do refundacji otwartej, co mogłoby zwiększyć wydolność systemu i objąć leczeniem znacznie większą grupę pacjentów.
Na razie jednak najbliższa wydaje się ścieżka zmian wewnątrz samego programu. Dorota Gołębiowska z Departamentu Polityki Lekowej i Farmacji Ministerstwa Zdrowia przyznała, że „wszyscy doszliśmy do tego samego wniosku, który został przedstawiony na początku – program lekowy wymaga przebudowy”. Jednocześnie zwróciła uwagę, że decyzja o tym, czy dany lek będzie finansowany w ramach programu lekowego czy refundacji aptecznej, nie należy wyłącznie do Ministerstwa Zdrowia, ale jest również rezultatem wniosku składanego przez podmiot odpowiedzialny. To pokazuje, że zmiana systemowa wymaga nie tylko zgody co do kierunku reformy, ale także aktywności regulatora, konsultantów, środowiska klinicznego i firm odpowiedzialnych za leki.
W tle tej całej dyskusji pozostaje jedna zasadnicza kwestia: migrena przewlekła wciąż zbyt często nie jest traktowana z powagą odpowiadającą jej rzeczywistemu ciężarowi. A przecież mówimy o chorobie, która może odbierać możliwość pracy, opieki nad dziećmi, uczestnictwa w życiu społecznym, a nawet elementarnego funkcjonowania przez znaczną część miesiąca. Dr Jakub Gierczyński z Prezydium Rady Ekspertów przy Rzeczniku Praw Pacjenta zwraca uwagę, że trudno znaleźć bardziej racjonalną terapię niż taka, która pozwala choremu odzyskać zdolność do pracy i normalnego życia. W tym sensie leczenie migreny przewlekłej nie jest kosztownym luksusem, lecz interwencją o bardzo wysokiej wartości zdrowotnej i społecznej.
To właśnie dlatego pytanie o przyszłość programu B.133 nie jest pytaniem technicznym. To pytanie o to, czy polski system ochrony zdrowia potrafi potraktować jedną z najczęstszych chorób neurologicznych zgodnie z jej rzeczywistą skalą i ciężarem. Dziś odpowiedź pozostaje niejednoznaczna. Program istnieje, działa i bywa dla pacjentów przełomem. Jednocześnie obejmuje zbyt mało osób, uruchamia leczenie zbyt późno, kończy je zbyt wcześnie i zbyt często przerzuca na chorych ciężar niepewności. Jeśli ma być rzeczywistą odpowiedzią na potrzeby pacjentów, musi przestać być mechanizmem wyjątkowym dla nielicznych, a zacząć działać jak narzędzie adekwatne do skali problemu.
Źródło: opracowanie redakcji Medicalpress na podstawie posiedzenia Parlamentarnego Zespołu ds. Leczenia Chorób Neurologicznych oraz Parlamentarnego Zespołu ds. Neuroróżnorodności „Migrena przewlekła – wyzwania w zakresie leczenia i opieki nad pacjentem”, 25 marca 2025 r.; cytowane wypowiedzi pochodzą z tego posiedzenia.
Autor:
Redakcja MedicalPress
