Po laryngektomii pacjent nie może zostać sam. Kompleksowa opieka wciąż jest w Polsce bardziej postulatem niż standardem
Opublikowane 25 marca 2026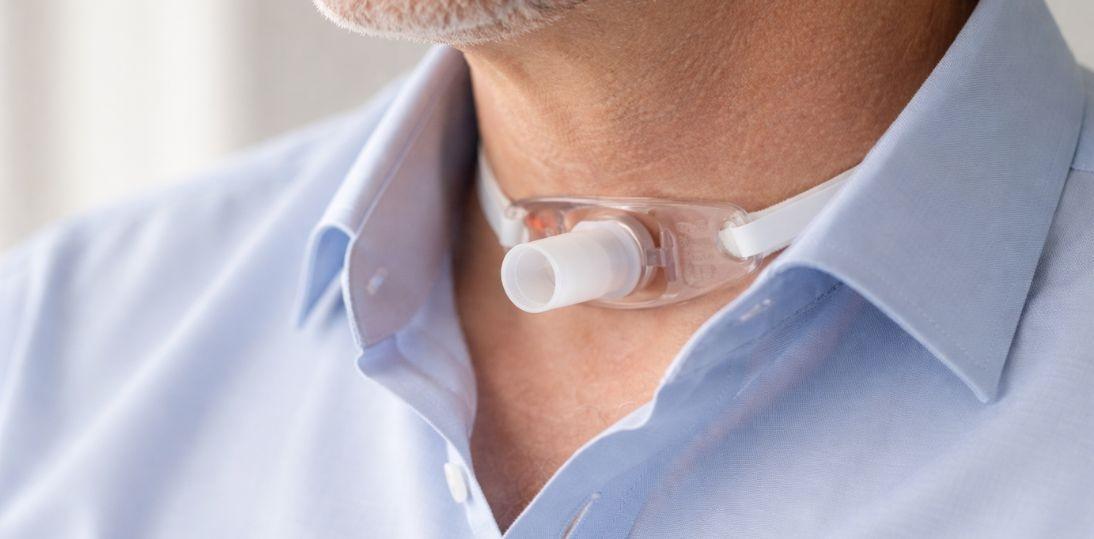
Całkowita laryngektomia należy do tych procedur, które ratują życie, ale jednocześnie w sposób radykalny zmieniają jego codzienny kształt. Dla pacjenta nie kończy się ona w chwili opuszczenia bloku operacyjnego ani nawet w dniu wypisu ze szpitala. W praktyce dopiero wtedy zaczyna się najtrudniejsza część leczenia: uczenie się nowego sposobu oddychania, komunikacji, funkcjonowania społecznego, radzenia sobie z obciążeniem psychicznym, zmianą wyglądu, ograniczeniami fizycznymi i konsekwencjami terapii onkologicznej. Jeśli system nie zapewnia w tym momencie realnego wsparcia, operacja, która miała być początkiem powrotu do życia, staje się dla wielu chorych początkiem samotnej walki o podstawową sprawność i godność.
Leczenie nie kończy się na operacji
Z materiału przedstawionego podczas posiedzenia Parlamentarnego Zespołu ds. Osób Laryngektomowanych wyłania się obraz opieki, która w Polsce istnieje fragmentarycznie, zależy od dobrej woli pojedynczych ośrodków i zaangażowania konkretnych specjalistów, ale nadal nie została ujęta w jednolity, obowiązujący model postępowania. Problem nie polega już na tym, czy wiadomo, czego ci pacjenci potrzebują. To wiadomo bardzo dobrze. Kłopot polega na tym, że wiedza kliniczna, doświadczenie rehabilitantów, logopedów, fizjoterapeutów, psychoonkologów i samych pacjentów nie zostały dotąd przełożone na rozwiązanie systemowe.
Pacjent po całkowitej laryngektomii wymaga nie tylko operacji, ale prowadzenia przez cały, wieloetapowy proces leczenia. Powinien być przygotowany do zabiegu jeszcze przed operacją, a następnie objęty skoordynowaną opieką od pierwszych dni po zabiegu aż po rehabilitację odległą. W praktyce oznacza to współpracę wielu specjalistów – od chirurga po logopedę, fizjoterapeutę i psychoonkologa – oraz realną koordynację ścieżki pacjenta. Operacja ratuje życie, ale pozostawia trwałe konsekwencje: zmianę sposobu oddychania, zaburzenia mowy, konieczność stałej pielęgnacji tracheostomii i duże obciążenie psychiczne. Jeśli po wypisie pacjent musi sam szukać pomocy i organizować leczenie, system w praktyce nie działa.
NAJCZĘSTSZE PROBLEMY ZDROWOTNE- Przewlekły kaszel i nadmierna produkcja wydzieliny
- Częste infekcje dróg oddechowych
- Zwiększone ryzyko zapalenia oskrzeli i płuc
- Problemy psychologiczne i izolacja społeczna
Prehabilitacja – wciąż niedoceniony etap leczenia
Prehabilitacja, czyli przygotowanie pacjenta do leczenia jeszcze przed operacją, wciąż bywa sprowadzana do krótkiej rozmowy o przebiegu zabiegu i jego konsekwencjach. Tymczasem powinna stanowić pełnoprawny etap terapii. To moment, w którym chory powinien mieć kontakt nie tylko z lekarzem, ale także z logopedą, psychoonkologiem, dietetykiem i fizjoterapeutą.
Jak podkreślała dr n. med. Zuzanna Gronkiewicz, specjalista otolaryngologii ze Szpitala Czerniakowskiego, „prehabilitacja to nie jest tylko rozmowa z pacjentem dotycząca tego, jak będzie wyglądał zabieg operacyjny czy jego leczenie. Prehabilitacja opiera się również na konsultacjach z psychoonkologiem, logopedą, który wyjaśni problemy, z którymi pacjent będzie się borykał”. Równie istotne jest zabezpieczenie żywieniowe i fizyczne chorego jeszcze przed operacją. „Dietetyk jest szalenie istotny w kontekście zabezpieczenia żywieniowego pacjenta, bo pacjenci chorzy, a onkologicznie szczególnie, wymagają zupełnie innego podejścia dietetycznego niż człowiek zdrowy” – zaznaczała.
Ekspertka zwracała też uwagę na wymiar psychologiczny tego etapu leczenia. „Pacjent, który dowiaduje się, że ma raka, w zasadzie ma poczucie, że załamuje mu się całe życie. Ci pacjenci przechodzą różne etapy, mogą wpaść w głęboką depresję, która od razu spowoduje, że się położą do łóżka i nie będą chcieli z niego wstać”. Dlatego – jak podkreślała – równolegle z opieką psychoonkologiczną niezwykle ważna jest rola fizjoterapii: „ruch fizyczny i wysiłek przed zabiegiem, a także w trakcie leczenia, są szalenie istotne (…) pacjenci dużo szybciej dochodzą do zdrowia”.
Pierwsze tygodnie po operacji – moment, w którym system traci pacjenta
Z perspektywy klinicznej równie ważny jest pierwszy okres po operacji. To właśnie wtedy pacjent opuszcza oddział z poczuciem, że jego życie zostało radykalnie przerwane i wymaga zbudowania od nowa. Nawet jeśli podczas hospitalizacji otrzymał instruktaż, to stres, ból, zmęczenie i lęk sprawiają, że znaczna część tych informacji zwyczajnie nie zostaje zapamiętana.
W tym kontekście szczególnego znaczenia nabiera odpowiednie zaplanowanie rehabilitacji. Jak wskazywała dr Gronkiewicz, „po samej operacji, jeżeli kończy się ona bez powikłań, to w zasadzie po około dwóch tygodniach przyjmujemy, że pacjent jest wygojony i może zacząć powoli mówić. Dla bezpieczeństwa zaczynamy zwykle około miesiąca po zabiegu”. Jednocześnie proces leczenia onkologicznego nie kończy się na operacji. „Trzeba przyjąć, że ci pacjenci w dużej części przypadków idą jeszcze na radioterapię, więc nie będziemy zatrzymywać procesu terapeutycznego dla nauki mowy” – podkreślała, wskazując jednak na „okno”, które system dziś w dużej mierze traci: „w tym czasie, kiedy pacjent kończy hospitalizację chirurgiczną i czeka na leczenie uzupełniające, mogłyby się już odbywać wizyty logopedyczne i fizjoterapeutyczne”.
To właśnie w tym okresie szczególnie ważna jest także fizjoterapia. „Bardzo ważna jest praca z blizną, masaż i usprawnianie szyi przed leczeniem radioterapią” – zaznaczała ekspertka. Sama radioterapia trwa zwykle kilka tygodni, ale – jak podkreślała – „jeżeli leczenie uzupełniające przebiega bez większych powikłań, to w zasadzie od razu po jego zakończeniu można rozpocząć intensywne działania logopedyczne”. W praktyce oznacza to konieczność ciągłości procesu terapeutycznego: „pierwsze próby mowy podejmujemy od dwóch tygodni do miesiąca po leczeniu chirurgicznym, a następnie kontynuujemy terapię po zakończeniu radioterapii”.
Nierówności między ośrodkami i brak standardu postępowania
To prowadzi do kolejnego problemu: nierówności między ośrodkami. W największych, wyspecjalizowanych placówkach elementy opieki interdyscyplinarnej bywają obecne. Jednak nawet tam pacjent nie zawsze trafia automatycznie do wszystkich potrzebnych specjalistów, a w mniejszych ośrodkach sytuacja bywa znacznie trudniejsza.
Szczególne znaczenie w tej grupie chorych ma rehabilitacja mowy. To właśnie ona w największym stopniu decyduje o tym, czy pacjent odzyska możliwość komunikowania się, wróci do relacji społecznych, a nierzadko także do pracy. Z medycznego punktu widzenia nauka mowy nie jest dodatkiem do leczenia, ale jego integralną częścią.
Rehabilitacja to nie dodatek – to warunek powrotu do życia
Specyfika rehabilitacji pacjentów po laryngektomii wciąż pozostaje jednak niedostatecznie rozpoznana na poziomie systemowym. Logopeda odgrywa w tym procesie kluczową rolę – prowadzi pacjenta w nauce nowego sposobu oddychania, połykania i wytwarzania głosu, wspiera dobór i obsługę wyrobów medycznych oraz odbudowę komunikacji. Podobnie wygląda sytuacja w fizjoterapii, gdzie następstwa leczenia – ograniczenia ruchomości szyi i obręczy barkowej, obrzęki limfatyczne czy zwłóknienia – są powszechne, a nie incydentalne.
Osobnego omówienia wymaga kwestia leczenia uzdrowiskowego i rehabilitacji stacjonarnej. Formalnie pacjenci po laryngektomii mogą korzystać z opieki sanatoryjnej, jednak w obecnym kształcie nie odpowiada ona ich potrzebom. Nie chodzi o pobyt o charakterze ogólnym, lecz o intensywną, specjalistyczną rehabilitację prowadzoną przez zespół przygotowany do pracy z osobami po leczeniu nowotworów głowy i szyi.
Wyroby medyczne: między koniecznością a ograniczeniami refundacyjnymi
Istotnym zagadnieniem pozostaje również refundacja wyrobów medycznych stosowanych w opiece nad tracheostomią i rehabilitacji mowy. Jak tłumaczyła dr Gronkiewicz, „pacjenci po laryngektomii mają medyczne i fizjologiczne problemy, bo oddychają przez tracheostomę, która nie jest naturalną drogą oddychania (…) wobec tego muszą się do tego przyzwyczaić i tutaj ogromna jest rola właśnie tych wszystkich urządzeń”. Wśród nich kluczowe miejsce zajmują wymienniki ciepła i wilgoci, które – jak wskazywała – „mają działać jak sztuczny nos (…) chronią drogi oddechowe przed infekcjami, zanieczyszczeniami, umożliwiają lepszą fizjologię tych dróg oddechowych”.
DLACZEGO WYROBY MEDYCZNE SĄ KLUCZOWE- Wymienniki HME częściowo odtwarzają funkcję nosa
- Zmniejszają ryzyko infekcji i powikłań oddechowych
- Poprawiają komfort oddychania i jakość życia
- Ułatwiają rehabilitację głosu i komunikację
Jednocześnie dostęp do bardziej zaawansowanych rozwiązań pozostaje ograniczony. „Na rynku są urządzenia, które pozwalają pacjentom mówić bez użycia rąk (…) nie są w tej chwili refundowane przez system, a dla wielu pacjentów (…) zdecydowanie umożliwiłyby dużo łatwiejsze porozumiewanie” – zaznaczała ekspertka.
Współczesna medycyna oferuje także skuteczne rozwiązania w zakresie przywracania mowy. „Na całym świecie złotym standardem rehabilitacji mowy jest tak zwana rehabilitacja chirurgiczna, czyli poprzez założenie protezy głosowej, dzięki której pacjent stosunkowo szybko jest w stanie wydobywać głos” – mówiła dr Gronkiewicz, podkreślając, że to rozwiązanie „przywraca bardzo szybko pacjenta do życia, komunikowania się, do życia w społeczeństwie”.
Koszt braku opieki jest wyższy niż koszt leczenia
ARGUMENT EKONOMICZNY- Brak stosowania HME → więcej infekcji i hospitalizacji
- ≈16 000 dodatkowych osobodni hospitalizacji rocznie
- Koszt dla systemu ≈ 16–17 mln zł rocznie
- Refundacja wyrobów jest wielokrotnie tańsza niż leczenie powikłań
Argument ekonomiczny pojawiał się tu nieprzypadkowo. „Wydatek jakiejś sumy, nawet bardzo dużej, może się okazać znikomym przy tym, ile pacjent po laryngektomii niejako wykorzystuje z systemu” – podkreślała ekspertka. Brak odpowiedniego wsparcia oznacza bowiem nie tylko większą liczbę powikłań i hospitalizacji, ale także trwałe wykluczenie społeczne i zawodowe: „jeżeli pacjent jest bez tej opieki, to albo ma rentę (…) albo musi korzystać z opieki zdrowotnej zdecydowanie częściej”.
System kończy się na wypisie – co dalej z pacjentem?
Bardzo ważny wątek dotyczył również edukacji poza ośrodkami specjalistycznymi. Pacjent po laryngektomii prędzej czy później trafia do podstawowej opieki zdrowotnej, gdzie często zaczyna się problem z brakiem doświadczenia i wiedzy o specyfice tej grupy chorych. Bez odpowiedniego przygotowania personelu nawet najlepiej zaplanowana opieka szpitalna urywa się w momencie wyjścia do domu.
Jeszcze jednym obszarem wymagającym uporządkowania jest orzecznictwo o niepełnosprawności, które w praktyce pozostaje niejednolite i zależne od miejsca zamieszkania pacjenta.
Na tle tych wyzwań wyraźnie widoczna jest rola organizacji pacjenckich, które od lat wypełniają luki systemowe, organizując rehabilitację, wsparcie i edukację. Ich działalność ma ogromne znaczenie, ale nie może zastępować rozwiązań systemowych.
Co trzeba zmienić, żeby opieka była rzeczywiście kompleksowa
CO NALEŻY ZMIENIĆ – 4 DECYZJE SYSTEMOWE- Zwiększenie refundacji wyrobów medycznych (HME, plastry, akcesoria stomijne)
- Dostosowanie limitów do rzeczywistych potrzeb pacjentów
- Wprowadzenie rehabilitacji po laryngektomii (mowa, oddech, psycholog)
- Koordynowana opieka: laryngolog + logopeda + psycholog
W gruncie rzeczy cały problem sprowadza się do pytania, czy Polska chce traktować pacjenta po laryngektomii jako chorego, którego leczenie zakończyło się na operacji, czy jako osobę wymagającą pełnego, zaplanowanego procesu terapeutycznego. Dzisiejszy stan wskazuje raczej na pierwsze podejście, choć wiedza medyczna i doświadczenie kliniczne każą myśleć dokładnie odwrotnie.
Najbardziej przejmujące w tej sprawie nie jest jednak samo istnienie problemów, lecz to, że zostały one już dobrze rozpoznane. Wiadomo, czego brakuje. Wiadomo, które elementy należy połączyć. Wiadomo też, że zaniechanie kosztuje więcej niż działanie.
Źródło: posiedzenie Parlamentarnego Zespołu ds. Osób Laryngektomowanych z 10 marca 2026 r., poświęcone kompleksowej opiece nad pacjentami po całkowitej laryngektomii, rehabilitacji mowy, standardowi interdyscyplinarnej opieki okołooperacyjnej oraz refundacji wyrobów medycznych stosowanych w opiece nad tracheostomią. Cytaty oraz przedstawione w tekście zestawienia (slajdy) pochodzą z przebiegu posiedzenia.
Autor:
Redakcja MedicalPress
