Leczenie 2025: jak zmienia się terapia łuszczycy
Opublikowane 18 sierpnia 2025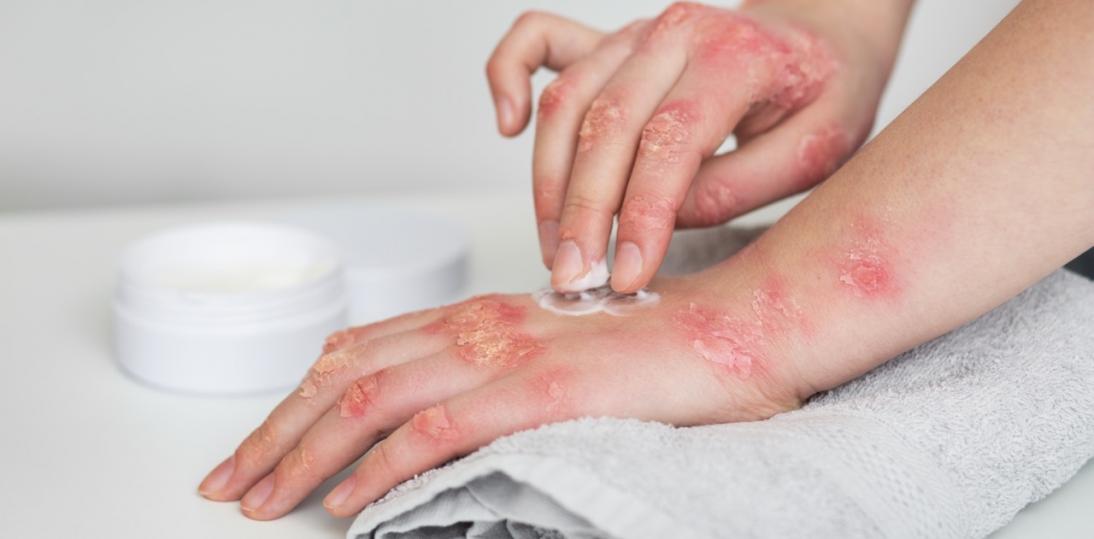
Jeszcze kilkanaście lat temu leczenie łuszczycy ograniczało się głównie do maści i fototerapii. Dziś mówimy już o prawdziwej rewolucji – od klasycznych leków miejscowych, przez nowoczesne terapie biologiczne, aż po najnowsze doustne inhibitory TYK2. Europejska Agencja Leków (EMA) co roku dopuszcza kolejne preparaty, a celem leczenia – zgodnie z międzynarodowymi wytycznymi – jest osiągnięcie skóry niemal wolnej od zmian.
Łuszczyca nie jest już chorobą, z którą trzeba się pogodzić – dziś medycyna daje realną szansę na niemal całkowicie czystą skórę. Od maści i fototerapii, przez klasyczne leki doustne, aż po nowoczesne terapie biologiczne i najnowsze inhibitory TYK2 – wachlarz opcji terapeutycznych stale się poszerza. Decyzje Europejskiej Agencji Leków (EMA) i międzynarodowe wytyczne wyznaczają nowy cel: skuteczna kontrola choroby i lepsza jakość życia pacjentów.
Topiki – pierwszy krok w terapii
Podstawą leczenia łuszczycy o łagodnym nasileniu są leki miejscowe. To m.in. glikokortykosteroidy w kremach czy maściach oraz pochodne witaminy D3. Mają działanie przeciwzapalne i hamują nadmierne namnażanie komórek skóry. Coraz częściej stosuje się też terapie skojarzone, np. preparaty łączące steroid i kalcypotriol, co poprawia skuteczność i ogranicza działania niepożądane.
Fototerapia – światło jako lek
U pacjentów, u których topiki nie wystarczają, z pomocą przychodzi fototerapia. Najczęściej stosuje się promieniowanie wąskopasmowe UVB (NB-UVB). Badania potwierdzają, że nowoczesne domowe urządzenia są równie skuteczne jak leczenie w gabinecie – przy zachowaniu odpowiedniego nadzoru lekarskiego. To ważna alternatywa dla osób, które mają utrudniony dostęp do specjalistycznych ośrodków.
Leki doustne – klasyczne i nowoczesne
Kolejnym etapem są leki systemowe doustne.
Topiki – pierwszy krok w terapii
Podstawą leczenia łuszczycy o łagodnym nasileniu są leki miejscowe. To m.in. glikokortykosteroidy w kremach czy maściach oraz pochodne witaminy D3. Mają działanie przeciwzapalne i hamują nadmierne namnażanie komórek skóry. Coraz częściej stosuje się też terapie skojarzone, np. preparaty łączące steroid i kalcypotriol, co poprawia skuteczność i ogranicza działania niepożądane.
Fototerapia – światło jako lek
U pacjentów, u których topiki nie wystarczają, z pomocą przychodzi fototerapia. Najczęściej stosuje się promieniowanie wąskopasmowe UVB (NB-UVB). Badania potwierdzają, że nowoczesne domowe urządzenia są równie skuteczne jak leczenie w gabinecie – przy zachowaniu odpowiedniego nadzoru lekarskiego. To ważna alternatywa dla osób, które mają utrudniony dostęp do specjalistycznych ośrodków.
Leki doustne – klasyczne i nowoczesne
Kolejnym etapem są leki systemowe doustne.
- Metotreksat – od lat „złoty standard”, skuteczny i stosunkowo tani, choć wymagający regularnej kontroli badań.
- Cyklosporyna – działa szybko, ale z uwagi na ryzyko działań niepożądanych zwykle stosowana jest krótkoterminowo.
- Apremilast (inhibitor PDE4) – lek o umiarkowanej skuteczności, ale korzystnym profilu bezpieczeństwa, szczególnie w umiarkowanej łuszczycy.
Terapie biologiczne – precyzyjne uderzenie w zapalenie
Przełom w leczeniu łuszczycy przyniosły leki biologiczne, czyli przeciwciała monoklonalne działające wybiórczo na określone mediatory stanu zapalnego.
Przełom w leczeniu łuszczycy przyniosły leki biologiczne, czyli przeciwciała monoklonalne działające wybiórczo na określone mediatory stanu zapalnego.
- Inhibitory TNF-α (np. adalimumab, infliksymab) – pierwsza generacja biologów, wciąż skuteczna, zwłaszcza przy współistniejącym łuszczycowym zapaleniu stawów.
- Inhibitory IL-12/23 (ustekinumab) – celują w cytokiny regulujące proces zapalny.
- Inhibitory IL-17 (sekukinumab, iksekizumab, bimekizumab) – charakteryzują się szybkim początkiem działania i wysoką skutecznością w „trudnych lokalizacjach” jak paznokcie czy skóra głowy.
- Inhibitory IL-23 (guselkumab, risankizumab, tildrakizumab) – uznawane obecnie za jedne z najskuteczniejszych i najtrwalszych terapii.
Dzięki tym lekom pacjenci coraz częściej osiągają PASI 90–100, czyli niemal całkowitą czystość skóry – coś, co jeszcze dekadę temu było nieosiągalne.
TYK2 – nowa era leków doustnych
Najświeższą nowością, zatwierdzoną przez European Medicines Agency (EMA) w marcu 2023 r., jest deukrawacytynib – pierwszy przedstawiciel inhibitorów TYK2 (Tyrosine Kinase 2). To lek doustny, który łączy zalety tabletek z mechanizmem działania zbliżonym do biologów.
TYK2 – nowa era leków doustnych
Najświeższą nowością, zatwierdzoną przez European Medicines Agency (EMA) w marcu 2023 r., jest deukrawacytynib – pierwszy przedstawiciel inhibitorów TYK2 (Tyrosine Kinase 2). To lek doustny, który łączy zalety tabletek z mechanizmem działania zbliżonym do biologów.
TYK2 jest enzymem biorącym udział w przekazywaniu sygnałów zapalnych zależnych od IL-12, IL-23 i interferonów. Hamując go, deukrawacytynib skutecznie ogranicza proces zapalny w łuszczycy.
Dla kogo?
Dla kogo?
- pacjenci z umiarkowaną do ciężkiej łuszczycą plackowatą,
- osoby, które nie chcą lub nie mogą przyjmować leków biologicznych,
- pacjenci preferujący leczenie doustne zamiast iniekcji.
Badania kliniczne pokazały, że deukrawacytynib daje znacznie lepsze efekty niż apremilast, a profil bezpieczeństwa jest korzystny. To sprawia, że inhibitor TYK2 może stać się ważnym ogniwem pomiędzy klasycznymi lekami doustnymi a terapiami biologicznymi.
Cel leczenia 2025: Treat-to-Target
Wytyczne europejskie i międzynarodowe jasno wskazują: celem leczenia jest uzyskanie skóry czystej lub prawie czystej (≤1% powierzchni ciała zajętej zmianami) w ciągu pierwszych 3 miesięcy. Jeśli ten efekt nie jest osiągnięty, należy zmienić terapię. To podejście, określane jako Treat-to-Target, daje pacjentowi realną szansę na życie bez wstydu i bólu.
Leczenie łuszczycy w 2025 roku to paleta możliwości – od prostych maści, przez światło UVB, po nowoczesne biologiczne przeciwciała i innowacyjne inhibitory TYK2. Decyzje EMA sprawiają, że wachlarz opcji w Europie stale się poszerza. Dziś pacjent i lekarz mogą wspólnie wybrać terapię szytą na miarę – a perspektywa życia z czystą skórą staje się realna jak nigdy dotąd.
Cel leczenia 2025: Treat-to-Target
Wytyczne europejskie i międzynarodowe jasno wskazują: celem leczenia jest uzyskanie skóry czystej lub prawie czystej (≤1% powierzchni ciała zajętej zmianami) w ciągu pierwszych 3 miesięcy. Jeśli ten efekt nie jest osiągnięty, należy zmienić terapię. To podejście, określane jako Treat-to-Target, daje pacjentowi realną szansę na życie bez wstydu i bólu.
Leczenie łuszczycy w 2025 roku to paleta możliwości – od prostych maści, przez światło UVB, po nowoczesne biologiczne przeciwciała i innowacyjne inhibitory TYK2. Decyzje EMA sprawiają, że wachlarz opcji w Europie stale się poszerza. Dziś pacjent i lekarz mogą wspólnie wybrać terapię szytą na miarę – a perspektywa życia z czystą skórą staje się realna jak nigdy dotąd.
Autor:
Redakcja MedicalPress
